Żadne treści nie pasują do wyszukiwanego hasła.
Wszystko
You have successfully logged out.
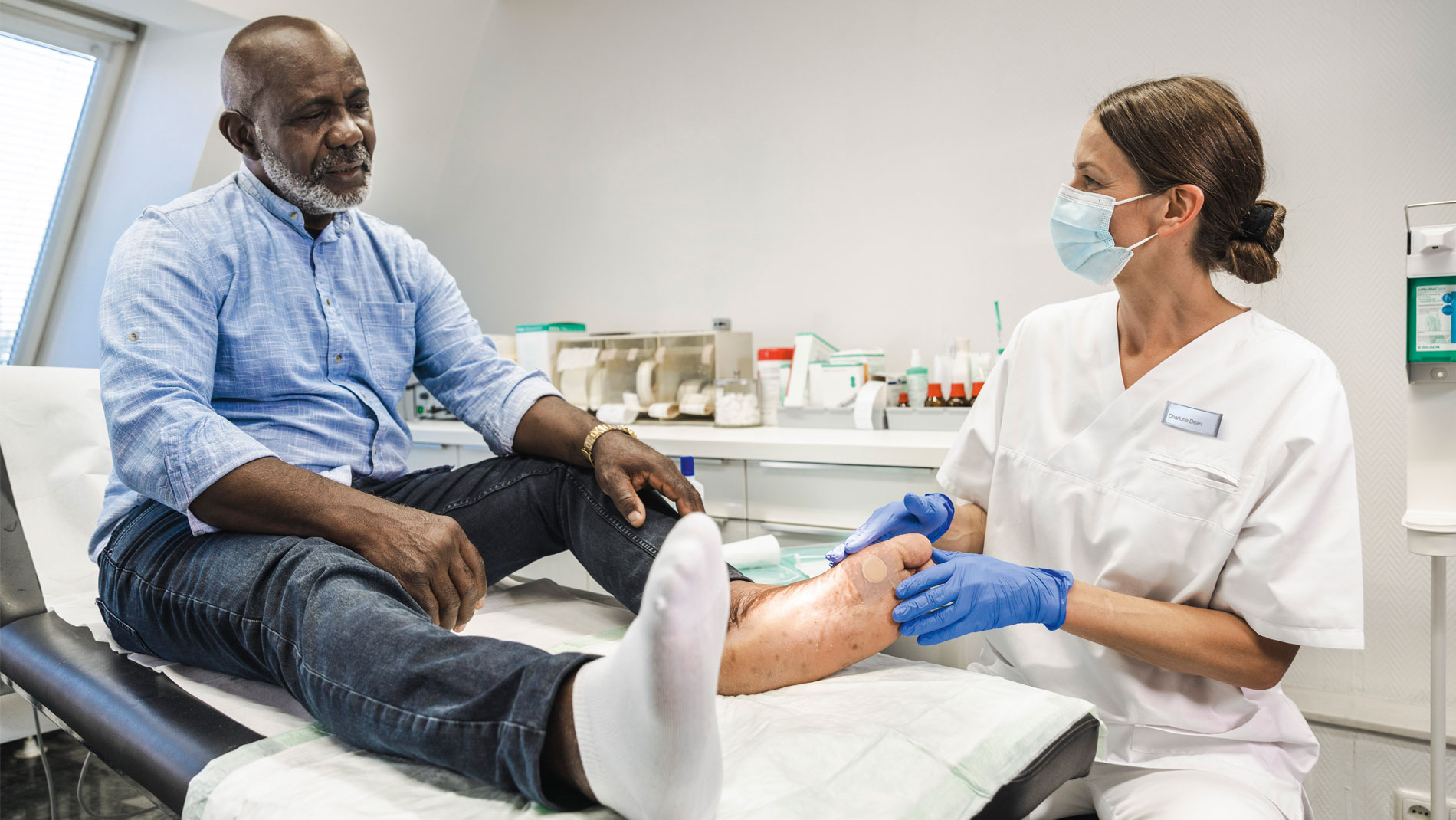
Pomóż zapobiegać i leczyć owrzodzenia stopy cukrzycowej
Zespół stopy cukrzycowej (DFS) to częste powikłanie cukrzycy, które dotyka co czwartego pacjenta z cukrzycą w pewnym momencie życia. Ryzyko rozwoju DFS wzrasta wraz z wiekiem.
Jednym ze skutków DFS jest uszkodzenie skóry lub owrzodzenie stopy, znane jako owrzodzenie stopy cukrzycowej (DFU). Stan ten obejmuje wszelkie zmiany w obrębie stopy wynikające z cukrzycowej polineuropatii oraz mikro- i makroangiopatii cukrzycowej.
Zgodnie z obowiązującymi przepisami prawa, oświadczam, że jestem osobą wykonującą zawód medyczny lub prowadzącym obrót wyrobami medycznymi. Mam świadomość, że treści zamieszczane na niniejszej stronie mogą zawierać między innymi wiadomości na temat wyrobów niebezpiecznych dla zdrowia i bezpieczeństwa pacjentów.
Potwierdź Jestem profesjonalistą z branży medycznej. Anuluj Nie jestem profesjonalistą z branży medycznej.Zakażenie owrzodzeń stopy cukrzycowej (DFU)
19- 0%
osób cierpiących na cukrzycę rozwinie DFU w ciągu życia. [2]
Więcej niż
0%
takich owrzodzeń stopy cukrzycowej ulega zakażeniu. [3]
Aż do
0%
ciężkich zakażeń DFU prowadzi do zapalenia kości i szpiku. [4]
Zakażenie owrzodzeń stopy cukrzycowej: zapobieganie i leczenie
Zakażenie w DFU wiąże się nie tylko z utrudnionym lub opóźnionym gojeniem, ale stanowi również istotny czynnik ryzyka hospitalizacji. Co więcej, od 10% do 45% pacjentów hospitalizowanych z powodu zakażenia stopy wymaga ponownego przyjęcia do szpitala w ciągu roku, co prowadzi do wzrostu kosztów opieki zdrowotnej. U osób z ciężkim zakażeniem lub zapaleniem kości i szpiku znacznie wzrasta ryzyko amputacji [5]
Rozpoznanie zakażenia DFU opiera się głównie na objawach klinicznych, takich jak:[5]
oraz technikach badania klinicznego, takich jak:[6]
Stopień ciężkości zakażeń stopy cukrzycowej klasyfikowany jest zgodnie z wytycznymi IWGDF/IDSA:[6]
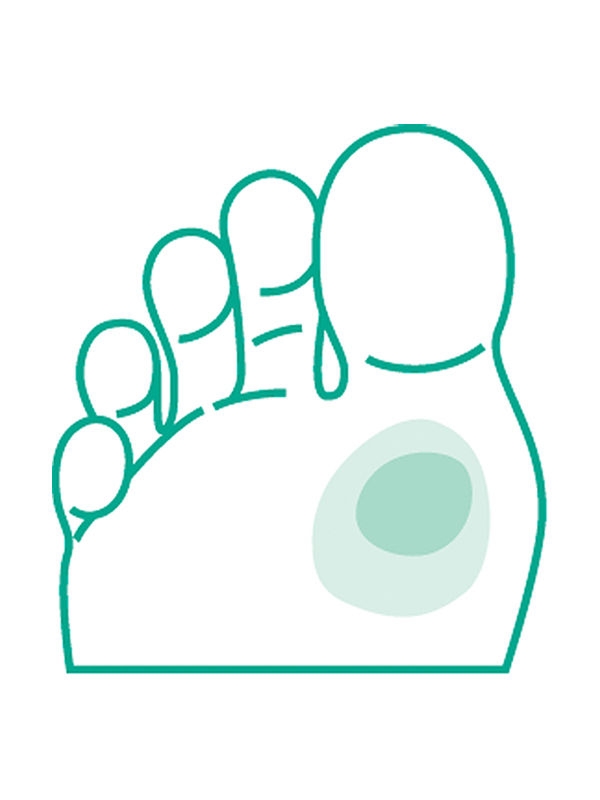
Brak objawów miejscowych lub ogólnoustrojowych wskazujących na zakażenie.
Oczyścić ranę za pomocą odpowiednich roztworów do przemywania i przeprowadzić opracowanie chirurgiczne.
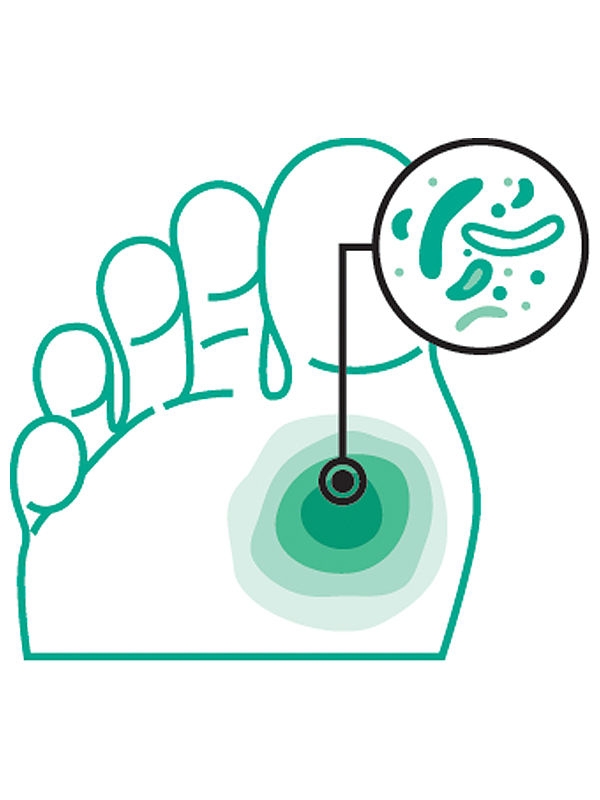
Zakażenie: Spełnione są co najmniej dwa z poniższych objawów: miejscowy obrzęk lub stwardnienie; rumień o średnicy >0,5, ale <2 cm wokół rany; miejscowa tkliwość lub ból; podwyższona temperatura miejscowa; wydzielina ropna.
Oczyścić ranę, przeprowadzić opracowanie chirurgiczne, zastosować opatrunki ze srebrem w celu kontroli zakażenia miejscowego. Leczenie ogólnoustrojowe antybiotykami (doustnie).
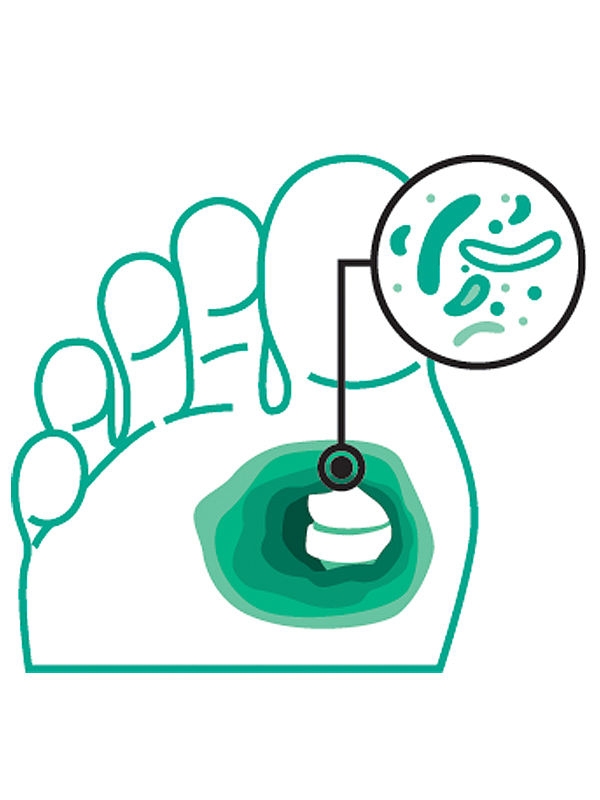
dodać „O”, jeśli występuje zapalenie kości
Zakażenie bez objawów ogólnoustrojowych. Obejmuje: rumień sięgający ≥ 2 cm od brzegu rany i/lub zajęcie tkanek głębszych niż skóra oraz tkanki podskórnej (np. ścięgna, mięśnie, stawy i kości).
Skierować pacjenta do zespołu interdyscyplinarnego ds. stopy cukrzycowej. Leczenie ogólnoustrojowe antybiotykami (doustnie lub pozajelitowo). W razie potrzeby chirurgiczne opracowanie rany.
dodać „O”, jeśli występuje zapalenie kości
Każde zakażenie stopy o rozległości ≥2 cm z towarzyszącymi objawami ogólnoustrojowymi, takimi jak: temperatura >38°C lub <36°C; tętno >90 uderzeń/min; częstość oddechów >20/min lub PaCO₂< 4,3 kPa (32 mmHg); liczba leukocytów >12 000/mm³ lub < 4 G/l lub >10% niedojrzałych form (pałeczkowatych).
Skierować pacjenta do zespołu interdyscyplinarnego ds. stopy cukrzycowej. Leczenie ogólnoustrojowe antybiotykami (pozajelitowo). W razie potrzeby chirurgiczne opracowanie rany.
Biofilm występuje w ponad 78% przypadków owrzodzeń stopy cukrzycowej.[8]
Jeśli podejrzewa się obecność biofilmu w owrzodzeniach stopy cukrzycowej, należy wdrożyć strategie przeciwdziałające jego występowaniu, mające na celu zarówno zapobieganie rozwojowi zakażenia, jak i wspomaganie procesu gojenia rany.[7]
Oczyść ranę za pomocą roztworów zawierających środki powierzchniowo czynne, które wspomagają rozbijanie i usuwanie biofilmu. Wykazano, że roztwory zawierające poliheksanid i betainę wykazują korzystne działanie w rozbijaniu biofilmu i poprawie pH rany. Zaleca się stosowanie roztworu oczyszczającego za pomocą nasączonych kompresów przez około 5 minut. Następnie należy delikatnie szczotkować łożysko rany, aby dokładnie wypłukać obszar i przygotować go do opracowania martwej tkanki.
Preferowaną metodą leczenia owrzodzeń stopy cukrzycowej jest chirurgiczne opracowanie rany. Polega ono na użyciu skalpela, nożyczek lub łyżeczki chirurgicznej w celu usunięcia tkanki martwej, aż do momentu pojawienia się lekkiego krwawienia, co świadczy o obecności żywej tkanki. Skuteczność zabiegu zwiększa wcześniejsze zastosowanie środków oczyszczających, takich jak Prontosan®.
Zastosowanie opatrunków ze srebrem zapobiega ponownemu tworzeniu się biofilmu oraz zmniejsza ilość bakterii w ranie.[7]
W celu skutecznego zarządzania wysiękiem z rany należy stosować odpowiednie opatrunki, takie jak alginianowe lub superabsorpcyjne. Nadmiar wilgoci może prowadzić do maceracji otaczającej skóry i opóźniać proces gojenia.[7]
20 listopada 2025 r. - godz. 12:00 (CEST)
Prof. dr Jose Luis Lázaro Martinez poprowadzi uczestników przez tematykę obciążeń i wyzwań związanych z owrzodzeniami stopy cukrzycowej (DFU), dzieląc się wiedzą, doświadczeniem klinicznym oraz najlepszymi praktykami w zakresie leczenia zakażeń. Uczestnicy otrzymają kompleksowy przegląd – od diagnozy po leczenie – obejmujący podejścia terapeutyczne oraz strategie monitorowania pacjenta.
Zarejestruj się teraz
Spersonalizowane konto sprawia, że korzystanie z Internetu jest łatwiejsze, wygodniejsze i bezpieczniejsze.