Żadne treści nie pasują do wyszukiwanego hasła.
Wszystko
You have successfully logged out.
Onkologia
Błędy przyjmowania leków są definiowane jako wszelkie możliwe do uniknięcia zdarzenia, które może spowodować lub prowadzić do niewłaściwego użycia leku lub szkody dla pacjenta, gdy lek jest pod kontrolą pracownika służby zdrowia, pacjenta lub konsumenta.1 Błędy przyjmowania leków można sklasyfikować na podstawie rodzajów występujących błędów, takich jak niewłaściwy pacjent, dawka, szybkość infuzji, droga podawania lub lek. Błędy w podawaniu leków mogą wystąpić na dowolnym etapie procesu podawania leków, od zlecenia lekarza po podanie leków i wszędzie tam, gdzie podawane są leki.2 Błędy mogą wystąpić w przypadku każdego leku; jednak chemioterapia stwarza wyjątkowe zagrożenia ze względu na wąskie wskaźniki terapeutyczne, potencjalną toksyczność nawet w dawkach terapeutycznych, złożone schematy leczenia i wrażliwą populację pacjentów z rakiem.3
Zgodnie z obowiązującymi przepisami prawa, oświadczam, że jestem osobą wykonującą zawód medyczny lub prowadzącym obrót wyrobami medycznymi. Mam świadomość, że treści zamieszczane na niniejszej stronie mogą zawierać między innymi wiadomości na temat wyrobów niebezpiecznych dla zdrowia i bezpieczeństwa pacjentów.
Potwierdź Jestem profesjonalistą z branży medycznej. Anuluj Nie jestem profesjonalistą z branży medycznej.“Błędy mogą być częścią natury ludzkiej, ale także częścią natury ludzkiej jest tworzenie rozwiązań, znalezienie lepszych alternatyw i sprostanie przyszłym wyzwaniom.”
Badania przeprowadzone w przeszłości sugerują, że błędy w podawaniu leków stanowią znaczny procent, jeśli nie większość, zarówno całkowitego błędu medycznego, jak i niepowodzeń medycznych, które prowadzą do śmiertelności. W związku z tym błędy w podawaniu leków są ważną podgrupą błędów medycznych ze względu na ich częstotliwość, możliwość wystąpienia poważnych szkód u pacjenta i możliwość ich zapobiegania.3 Badanie wykazało, że środki przeciwnowotworowe były drugą najczęstszą przyczyną fatalnych błędów w podawaniu leków. 4
39% było związanych z wielkością dawki, 21% to błędy w czasie podania, 18% podanie niewłaściwego leku, a 14% dla niewłaściwego pacjenta. Mniej powszechne błędy obejmowały błędy szybkości infuzji, pominięcie leków lub nawodnienia oraz nieprawidłowe przygotowanie leków. 10% tych błędów wymagało interwencji medycznej i przedłużonych pobytów w szpitalu.6
0%
wiązało się z przedawkowaniem i niedostatecznym dawkowaniem
0%
związanych z błędami w harmonogramie i czasie
0%
dotyczyły niewłaściwych leków
0%
obejmowało chemioterapię podaną niewłaściwemu pacjentowi
Ogólnie rzecz biorąc, na wszystkich etapach procesu leczenia mogą wystąpić nieprawidłowe dawki leku. W okresie 2 lat (2003-2004) firma Ford3 przeprowadziła prospektywne badanie na oddziale onkologicznym dużego szpitala społecznego dotyczące błędów w przyjmowaniu leków. Wykryto łącznie 141 błędów, z których 38 zostało sklasyfikowanych jako „nieprawidłowa dawka”. Jeden z nich wystąpił podczas przepisywania, 20 podczas przygotowania i 17 podczas aplikacji. Dodatkowych 18 błędów oznaczało „niepodanie leku”.
W Adelaide (Australia) w latach 2014 i 2015 roku w ciągu sześciu miesięcy 10 pacjentom z nowotworem podano niewystarczające dawki leku Cytarabine 4, 7
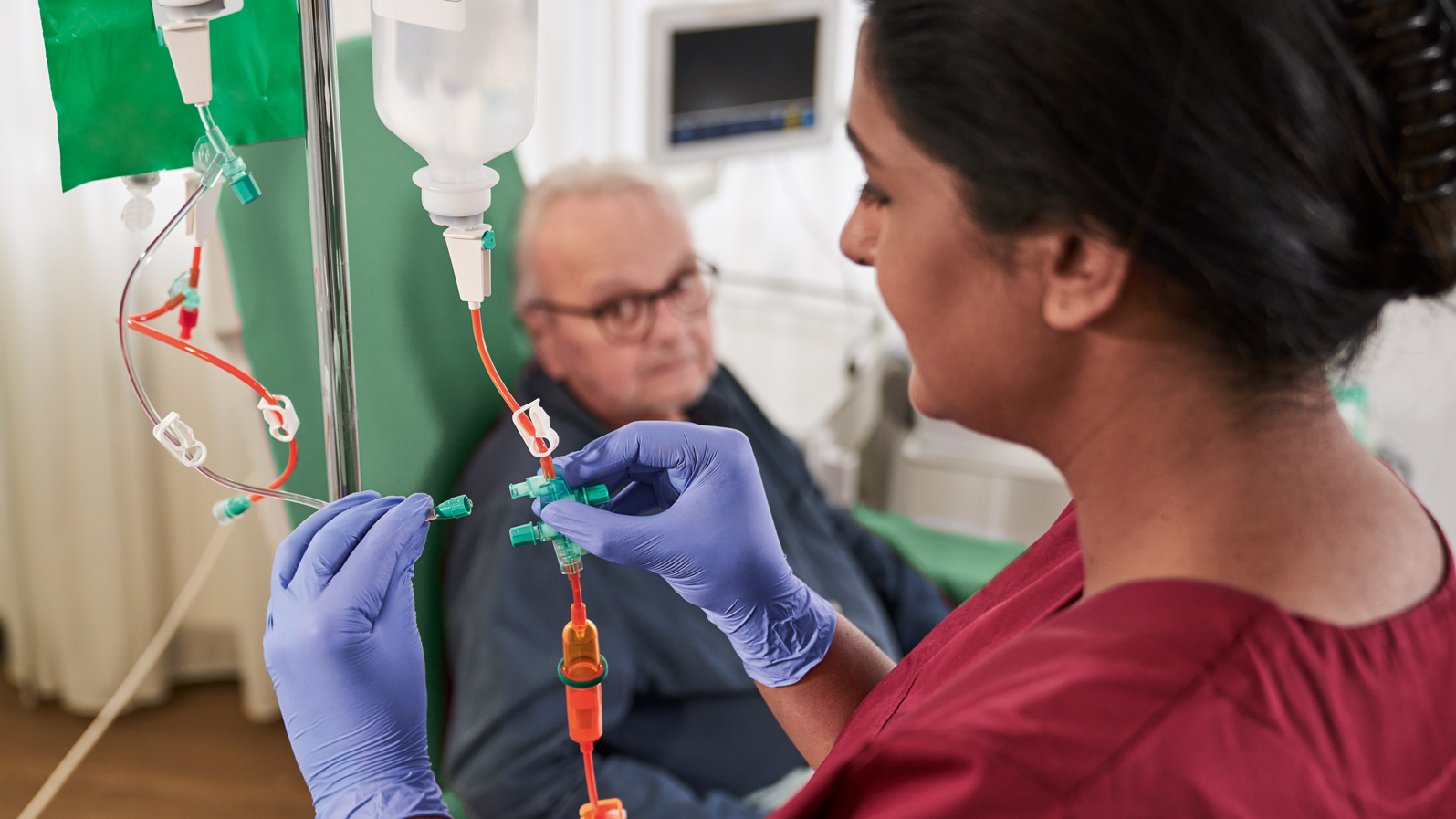
Zdalne sterowanie OncoSafety® umożliwia cyfrowe zarządzanie, kontrolowanie i dokumentowanie leczenia onkologicznego oraz podawania chemioterapii. Zmniejsza to ryzyko dla pacjentów z nowotworem i pomaga pielęgniarkom onkologicznym uniknąć błędów podczas przepisywania, przygotowywania lub podawania leków cytotoksycznych.

0%
podawano zbyt wolno
0%
zostało podanych zbyt szybko
0%
było podawane prawidłowo w przepisanej dawce
26% podawano prawidłowo w przepisanej dawce
Większość schematów chemioterapii jest podawana dożylnie, tj. bezpośrednio do układu żylnego. Dostęp do żyły obwodowej może być odpowiedni, jednak ze względu na wysoką toksyczność leków preferowany jest głównie dostęp do żyły centralnej.
6-letnia dziewczyna otrzymywała leki dooponowe podczas leczenia ambulatoryjnego. 3 dni później zgłosiła się na oddział ratunkowy z bólem szyi i nóg...9
Niektóre schematy chemioterapii wymagają innych dróg dostępu do pacjenta, takich jak dostęp wewnątrztętniczy do izolowanej perfuzji narządów (np. w przypadku przerzutów do wątroby) lub wewnątrzmostkowych (do kanału kręgowego, poprzez wstrzyknięcie lędźwiowe).
Cytarabina (Ara-C) może być podawana dooponowo w przypadku nowotworowego zapalenia opon mózgowych spowodowanego chłoniakiem lub białaczką, a metotreksat może być podawany dooponowo w przypadku nowotworowego zapalenia opon mózgowych spowodowanego nowotworem piersi i oskrzeli.10
Na przykład pacjent z wysoce złośliwym chłoniakiem nie-Hodgkina z nowotworowym zapaleniem opon mózgowych zazwyczaj otrzymuje dożylnie Vincristine 2 mg plus metotreksat 10-15 mg.
Niektóre nowotwory mogą prowadzić do przerzutów w naczyniach mózgowych, zwanych nowotworowym zapaleniem opon mózgowych. Występuje często u pacjentów z białaczką lub chłoniakiem, ale także u pacjentów z nowotworem piersi i oskrzeli lub złośliwym czerniakiem.
Pacjenci z guzami stałymi i nowotworowym zapaleniem opon mózgowych mają złe rokowanie. Bez leczenia przeciętny czas przeżycia wynosi zazwyczaj tylko kilka tygodni.
Vincristine jest alkaloidowym środkiem przeciwnowotworowym Vinca przeznaczonym wyłącznie do użytku dożylnego. Winkrystyna nigdy nie powinna być podawana podskórnie, domięśniowo lub dooponowo, ponieważ prowadzi to do martwicy.9 Przypadkowe podanie winkrystyny drogą do kręgosłupa (domięśniowo przez nakłucie lędźwiowe lub dokomorowo przez zbiornik Ommaya) powoduje szybkie zaburzenia sensoryczne i ruchowe, zwykle połączone z encefalopatią, śpiączką i zgonem.11 Dlatego należy upewnić się, że w przypadku chemioterapii skojarzonej każdy lek jest podawany do właściwego portu dostępu pacjenta.
Błedy drogi podania leku stanowią 5% błędów przy podaży leków (np. podawanie winkrystyny czy penicyliny benzylowej).
Szczególne zagrożenia związane z niewłaściwym podawaniem siarczanu winkrystyny zostały wyraźnie rozpoznane na podstawie wczesnych doświadczeń z lat 1960.13 Od tego czasu wiadomo jednak, że wystąpiło 58 przypadków błędów wewnątrzoponowych w podawaniu winkrystyny, które zostały poddane intensywnej analizie. 12,9 Z tych incydentów przypadkowego podawania wewnątrzoponowego winkrystyny przeżyło tylko 8 pacjentów, a większość z nich została sparaliżowana.14 Opublikowano szczegółowe opisy dotyczące przypadków. 9, 14, 15
Środki ostrożności stosowane w celu zaprzestania podawania niektórych leków dooponowo.16
Większość szpitali stosuje ścisłe zasady zapobiegające podawaniu winkrystyny i innych alkaloidów Vinca do płynu mózgowo-rdzeniowego. Na przykład w szpitalu Great Ormond Street Hospital for Children w Londynie obowiązują następujące zasady:
Uniwersalny łącznik Luer może być istotnym elementem procedury związanym z niewłaściwą drogą podania. Łączniki Luer są powszechnie stosowane do podawania infuzji. Z literatury wynika, że każdy pacjent z założonymi wieloma dostępami jest narażony na większe ryzyko błędnego podłączenia.17
W celu zmniejszenia ryzyka błędów w podawaniu leków Międzynarodowa Organizacja Normalizacyjna (ISO) opracowała normy dotyczące złączy o małych średnicach, z których jedna dotyczy znieczulenia regionalnego (ISO 80369-6). Wyroby zgodne z normą ISO 80369-6 nazywane są NRFit®. Mają o 20% mniejszą średnicę w porównaniu ze złączami Luer i są oznaczone kolorem żółtym.18
Odkrywaj więcej
Błędy kosztują albowiem ponowna procedura, leczenie powikłań czy działania ograniczające ryzyko wynikające ze zdarzeń niepożądanych mają konkretny wymiar finansowy. Dolarów wydanych na konieczność powtórzenia badań diagnostycznych lub przeciwdziałanie zdarzeniom niepożądanym leków nie można przeznaczyć wtedy na inne cele. Nabywcy i pacjenci płacą za błędy, gdy koszty ubezpieczenia i składki są zawyżane przez usługi, które nie byłyby konieczne, gdyby zapewniona została odpowiednia opieka. Niemożliwe jest, aby kraj osiągnął najwyższą możliwą wartość z miliardów dolarów wydanych na opiekę medyczną, jeśli opieka ta zawiera błędy.
Jednak nie wszystkie koszty można zmierzyć bezpośrednio. Błędy są również kosztowne, jeśli chodzi o utratę zaufania pacjentów do systemu i zmniejszenie zadowolenia zarówno pacjentów, jak i pracowników służby zdrowia. Pacjenci, którzy na skutek błędów doświadczyli dłuższego pobytu w szpitalu lub niepełnosprawności, płacą dyskomfortem fizycznym oraz psychicznym. Pracownicy służby zdrowia płacą za to utratą morali i frustracją, ponieważ nie są w stanie zapewnić najlepszej możliwej opieki, a społeczeństwo ogólnie płaci w zakresie utraconej produktywności pracowników, zmniejszonej liczby dzieci w szkole i niższego poziomu stanu zdrowia ludności.19
| Pobyt w szpitalu | 62,248 € |
| Inne leki | 23,658 € |
| Całkowity koszt roczny | 92,248 € |
“Primum non nocere. ”
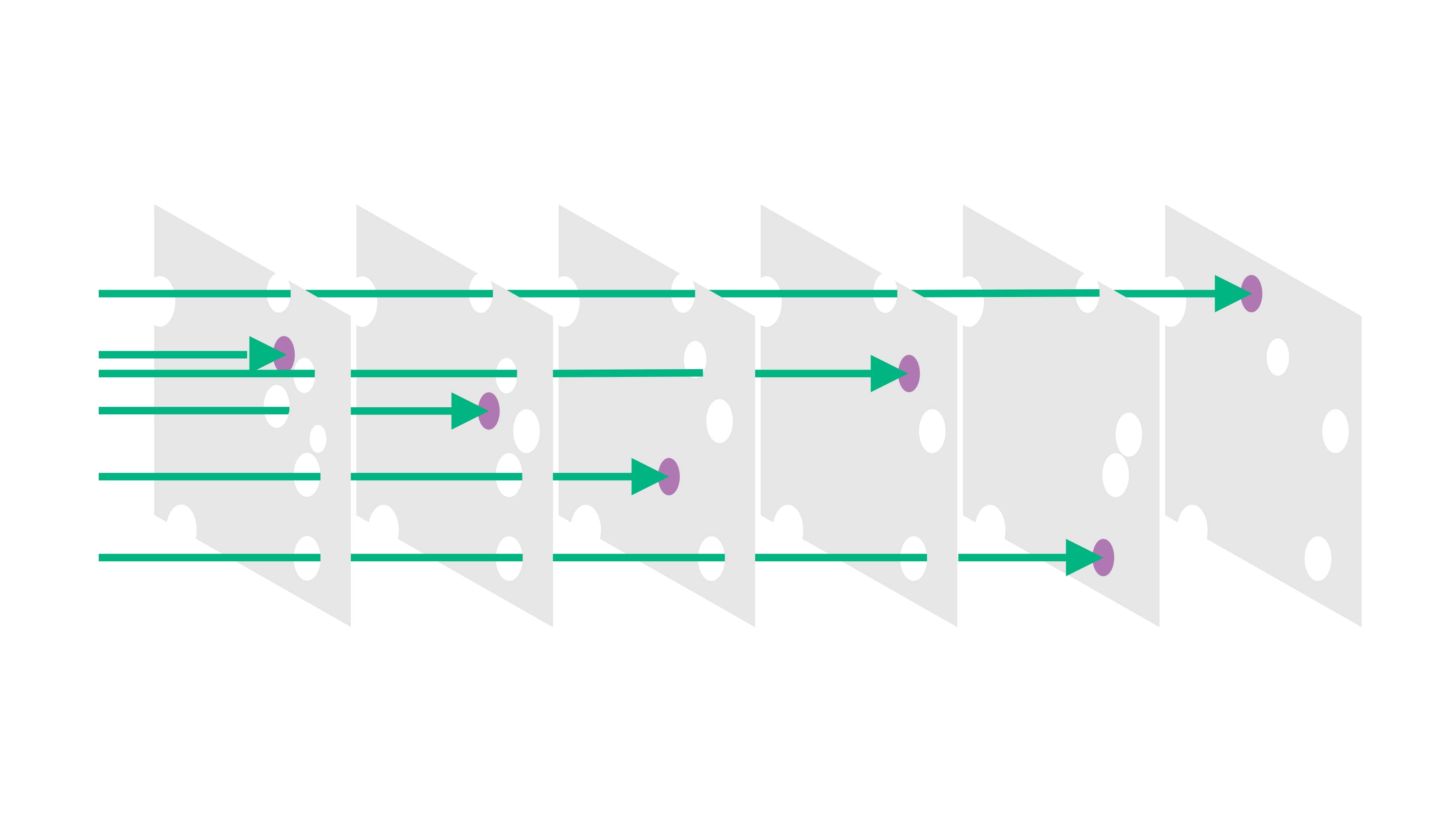
„Błędy mogą być częścią natury ludzkiej, ale także częścią natury ludzkiej jest tworzenie rozwiązań, znalezienie lepszych alternatyw i sprostanie przyszłym wyzwaniom”. W swojej przełomowej publikacji z 1999 roku Kohn i koledzy z Instytutu Medycyny (IOM) wezwali do działania cały sektor opieki zdrowotnej.19 Panel IOM wezwał do zmiany sposobu, w jaki pracownicy służby zdrowia rozumieją błędy medyczne, stosując zasady psychologii poznawczej i czynników ludzkich, badania wydajności człowieka w środowisku pracy. Udoskonalenia w przemyśle lotniczym i innych branżach związanych z bezpieczeństwem, takich jak inżynieria chemiczna, produkcja i energetyka jądrowa, wykazały, że złożone systemy, a nie poszczególni użytkownicy, były głównymi źródłami błędów i celem możliwości udoskonaleń poprzez uproszczenie, standaryzację i technologię. 21,30
W tym samym roku nazwano go „modelem szwajcarskiego sera”, który odnosi się do wielu warstw osłon zabezpieczających przed błędami (dziurami w serze), aby zapobiec dotarciu do pacjenta. 22,29 Ten model stanowił podstawę koncepcji rozwoju systemów zgłaszania krytycznych incydentów w celu zgłaszania krytycznych incydentów i zdarzeń grożących wypadkiem oraz uczenia się z nich.
Amerykańskie Towarzystwo Farmaceutów Szpitalnych (ASHP) opracowało w 2002 r. niedawno zaktualizowane wytyczne dotyczące zapobiegania błędom w przyjmowaniu leków w chemioterapii i bioterapii.20 Wytyczne zawierają zalecenia dla organizacji opieki zdrowotnej, dotyczące wielodyscyplinarnego monitorowania stosowania i weryfikacji leków, dla systemów przepisywania leków, dla systemów przygotowywania i dozowania leków oraz role dla farmaceutów. w zakresie systemów podawania leków i ról pielęgniarek, edukacji pacjentów, producentów i agencji regulacyjnych oraz zaleceń dotyczących identyfikacji i zarządzania błędami w podawaniu leków.

Nieprawidłowe techniki podawania mogą obejmować wiele aspektów infuzji. Poniżej przedstawiono przykład:
"Paklitaksel jest lekiem chemioterapeutycznym często stosowanym w leczeniu nowotworu piersi, jajników i oskrzeli. Lek może tworzyć mikropęcherzyki i cząstki stałe. Dostawcy zalecają stosowanie filtra dożylnego podczas infuzji środka (paklitaksel SMPC). Nieużywanie filtra wewnętrznego może spowodować wlew cząstek do ciała pacjenta 37 ."
Cząstki powstałe podczas terapii infuzyjnej mogą wywoływać lub nasilać zespoły reakcji zapalnej. Wykazano, że powodują zakrzepicę, zakłócają mikrokrążenie i modulują odpowiedź immunologiczną. Do źródeł cząstek stałych należą elementy systemów infuzyjnych, niepełna rekonstytucja roztworów lub reakcje niezgodności leków. Każdemu pacjentowi można podać w infuzji maksymalnie milion cząstek dziennie. Filtry wbudowane w linie infuzyjne zatrzymują cząstki stałe, prawie całkowicie zapobiegając tym samym ich infuzji 41.
Innymi błędami mogą być błędy podczas montażu zestawów do infuzji wtórnej z pompami lub bez nich, niezamierzone pozostawienie otwartych urządzeń dostępowych typu Luer po użyciu lub zakłucie igłą w wyniku manipulacji z użyciem igły.
Incydenty związane z błędną identyfikacją pacjenta (np. błędy „niewłaściwego pacjenta”) nie są rzadkością w praktyce onkologicznej. Wiele z tych zdarzeń to sytuacje, w których może dojść do wypadku, a których można uniknąć na pewnym etapie przed dotarciem do pacjenta. Błędna identyfikacja pacjentów jest rzadko zgłaszana, a częstość jej występowania jest nieznana.38
Nieprawidłowy pacjent
Pielęgniarka poprosiła panią Jackson o powrót do sali lekarskiej onkologa w celu przeprowadzenia chemioterapii ...41
W 2002 r. Wspólna Komisja ustanowiła krajowy program ds. bezpieczeństwa pacjentów. Priorytet nr 1: poprawę dokładności identyfikacji pacjenta. Aby osiągnąć ten cel, pracownicy służby zdrowia używają co najmniej dwóch identyfikatorów pacjenta - zwykle imienia i nazwiska oraz daty urodzenia. Amerykańskie Towarzystwo Onkologii Klinicznej (ASCO) i Towarzystwo Pielęgniarskie ds. Onkologii współpracowały nad opracowaniem standardów bezpieczeństwa podawania chemioterapii, aby zmniejszyć ryzyko błędów podczas podawania chemioterapii dorosłym pacjentom i stworzyć ramy dla najlepszych praktyk w leczeniu nowotworów. 39, 35
W pigułce:42
Powiązane artykuły
[1] Krajowa Rada Koordynacyjna ds. Zgłaszania i Zapobiegania Błędom Medycznym (NCCMERP): Co to jest błąd przyjmowania leków? Dostępne w: https://www.nccmerp.org/about-medication-errors; dostęp 23.02.2023 r.
[2] Boston Globe, 2004 r.
[3] Ford i in. (2006): Badanie błędów lekarskich na oddziale onkologicznym w szpitalu społecznościowym. Journal of Oncology Practice, 2006, 2 (4), 149-154. dostępne pod adresem: https://ascopubs.org/doi/full/10,1200/jop.4.2.2006.149; dostęp 23.02.2023 r.
[4] ABC. (2015): Rząd Australii Południowej rozpoczyna dochodzenie w sprawie dozowania leków w chemioterapii. [online] dostępne na stronie: http://www.abc.net.au/news/05.08.2015/sa-government-launches-inquiry-over-chemotherapy- ungle/6673890; dostęp od 02-23-2023.
[5] Śmieszne A. (2000): Zapobieganie błędom w przyjmowaniu leków przez farmaceutów - izraelskie rozwiązanie. Świat apteki i nauki. 2000, 22 (1), 21–25.
[6] Mistrz szkoły L. (1999): Błędy leków stosowanych w chemioterapii: opisy, powagę i czynniki przyczyniające się do ich wystąpienia. Forum pielęgniarek Oncol. 1999; 26(6):1033-42.
[7] MacIennan, L. (2016): Minister zdrowia SA twierdzi, że w szpitalach w Adelaide doszło do zaburzenia chemioterapii z powodu niepowodzeń klinicznych. [online] dostępne na stronie: http://www.abc.net.au/news/09.02.2016/chemoterapia-bungle-at-adelaide-hospitals-under-review/7153168 dostęp: 02-23-2023
[8] Palacze JC, Gorard DA (2007): Błędy w szybkości infuzji płynów dożylnych u pacjentów medycznych. Clin Med. 2007;7: 482-5. dostępne pod: https://pdfs.semanticscholar.org/ec0d/acd06790eef073fb64a0678b74ca065e0516.pdf; dostęp: 02-23-2023.
[9] Hennipmann B. i in. (2009): Dociekowa Vincristine. 3 fatalne przypadki i przegląd literatury. Dziennik Pediatryczny Hematol Oncol. 2009, 31 (11), 816-819.
[10] Mistrz szkoły L. (2006): Leki onkologiczne o podobnym wyglądzie i brzmieniu. Clin J Oncol Nurse 2006, 10(1):35-41.
[11] Bates DW i in. (1995): Zależność między błędami w przyjmowaniu leków a zdarzeniami niepożądanymi. J Gen Intern Med 1995;10 (4):199-205
[12] Szlachetny D. (2010): Poszukiwanie sposobu na wyeliminowanie błędów winchrystyny wewnątrzmózgowej: 40-letnia podróż. BMJ Quality & Safety 2010, 19, 323-326.
[13] Toft B (2001): Zewnętrzne dochodzenie w sprawie zdarzenia niepożądanego, które miało miejsce w Queen's Medical Centre, Nottingham, 4 stycznia 2001 r., [online]. Dostępne w: https://webarchive.nationalarchives.gov.uk/ukgwa/20080728185547/http://www.dh.gov.uk/en/Publikacje dostępne: 02-23-2023
[14] Komisja ds. Leków Niemieckiego Związku Medycznego (2005): Vincristin: Śmiertelne zdarzenia niepożądane po przypadkowym podaniu dooponowym. Deutsches Aerzteblatt 2005, 102,1615.
[15] Barwnik c (2001): Lekarze zawiesili się po wstrzyknięciu niewłaściwego leku do kręgosłupa. BMJ 2001, 322 (7281). 257.
[16] Kress R. et al. (2016): Niezamierzona infuzja fenylefryny do przestrzeni zewnątrzoponowej. A&A Case Rep. 2016, 6(5),124-7.
[17] Międzynarodowa Organizacja Normalizacyjna (2016): Złączki o małych otworach do cieczy i gazów w zastosowaniach medycznych - Część 6: Złącza do zastosowań neuroosiowych. [online] dostępne na stronie: https://www.iso.org/standard/50734.html dostęp: 02-23-2023
[18] Instytut bezpiecznych praktyk medycznych (2014): ISMP Lista leków o wysokim poziomie ostrzegawczym w warunkach intensywnej opieki medycznej [online] dostępna pod adresem: https://www.ismp.org/sites/default/files/attachments/2018-01/highalertmedications%281%29.pdf dostępny 06.07.2019
[19] Ranchon et al. (2011): Błędy w chemioterapii u hospitalizowanych pacjentów z rakiem: przypisywalnych szkód i dodatkowych kosztów. BMC Cancer 2011, 11:478.
[20] Sasse M. et al. (2015): Filtracja liniowa zmniejsza ogólnoustrojowy zespół reakcji zapalnej, zaburzenia czynności nerek i hematologiczne u pacjentów pediatrycznych na oddziałach intensywnej terapii serca. Kardiologia dziecięca 2015, 36 (6),1270-1278.
[21] Powód, James (2000-). Błąd człowieka: modele i zarządzanie. BMJ, 320 (7237): 768–770.
[22] Weingart SN (2018): Błędy leków stosowanych w chemioterapii. Lancet Oncol 2018, 19 (4), 191-99.
[23] Parshuram CS, To T, Seto W, Trope A, Koren G, Laupacis A (2008) Systematyczna ocena błędów występujących podczas przygotowywania leków dożylnych. CMAJ; 178(1): 42-8.
[24] Kuzyni DH, Sabatier B, Begue D, Schmitt C, Hoppe-Tichy T (2005) Błędy przy przygotowywaniu i podawaniu leków dożylnie: audyt wielocentryczny w Wielkiej Brytanii, Niemczech i Francji. Qual Saf Health Care; 14(3): 190-5.
[25] Taksówka K, Barber N,(2003) Badanie etnograficzne występowania i nasilenia błędów leków dożylnych. BMJ 326:684
[26] Dehmel C, Braune S, Keymann G, Baehr M, Langebrake C, Hilgarth H, Nierhaus A, Dartsch D, Kluge S (2011) Czy centralnie przygotowane roztwory osiągają bardziej wiarygodne stężenia leków niż roztwory przygotowane na oddziale? Intensywna opieka Med 2010-00231. R3 w ciśnieniu
[27] Tissot E. Cornette C, Limat S, Maourand J, Becker M, Etievent J i in. (2003) Badanie obserwacyjne potencjalnych czynników ryzyka błędów w podawaniu leków. J Poprawa jakości 25(6):264-68
[28] Vogel Kahmann I, Bürki R et al. (2003) Reakcje niezgodności na oddziale intensywnej terapii. Pięć lat po wdrożeniu prostego „systemu kodowania kolorami”. Anestezjolog 52(5):409-12
[29] Valentin A, Capuzzo M, Guidet B, Moreno R, Metnitz B, Bauer P et al. (2009). Błędy przy podawaniu leków rodzicielskich na oddziałach intensywnej terapii: wielonarodowe badanie prospektywne. BMJ 338:b814. doi:10,1136/bmj.b814
[30] Langebrake C, Hilgarth H (2010) Interwencje farmaceutów klinicznych w niemieckim szpitalu uniwersyteckim. Pharm World Wszyscy 32(2):194-99
[31] Taksówka K (2005) Kto jest odpowiedzialny za bezpieczeństwo urządzeń infuzyjnych? Czas na działanie! QSHC 14(2):76
[32] Rothschild JM, Keohane CA, Thompson S, Bates DW (2003) Inteligentne pompy infuzyjne dożylne w celu poprawy bezpieczeństwa podawania leków. Procedury sympozjum AMIA, str.992
[33] Trissel LA (2011). Podręcznik leków do wstrzykiwań. 16. wydanie Bethesda: Amerykańskie Towarzystwo Farmaceutów.
[34] Strategie Brigssa J (2005) w celu zmniejszenia liczby błędów w przyjmowaniu leków w odniesieniu do osób starszych. Najlepsza praktyka 9(4):1-6
[35] Irajpour A, Farzi S, Saghaei M, Ravaghi H. Wpływ międzyzawodowego wykształcenia w zakresie programu bezpieczeństwa leków na błędy medyczne lekarzy i pielęgniarek na oddziałach intensywnej terapii. J Edukacja i promocja zdrowia 24 października 2019 r., 8:196
[36] Zdarzenia niepożądane związane z lekami Kane-Gill SL, Jacobi J, Rothschild JM (2010) na oddziałach intensywnej terapii: Czynniki ryzyka, wpływ i rola opieki zespołu. Crit Care Med 38(6): 83-89
[37] Etchells E, Juurllink D, Levinson W (2008) Błędy przyjmowania leków: Czynnik ludzki. CMAJ 178(1):63
[38] Huckels-Baumgart S, Baumgart A, Buschmann U, Schüpfer G, Manser T. Oddzielne pomieszczenia do przygotowywania leków zmniejszają przerwy i błędy w przyjmowaniu leków w szpitalach: Prospektywne badanie obserwacyjne. J Bezpieczeństwo pacjenta 1 kwietnia 2021 r.;17(3):e161-e168.
[39] Smeulers M, Verweij L, Maaskant JM, de Boer M, Krediet CT, Nieveen van Dijkum EJ, Vermeulen H. (2015) Wskaźniki jakości bezpiecznego przygotowywania i podawania leków: systematyczny przegląd. PLoS One. 17 kwietnia 2015 r.;10(4):e0122695. doi: 10,1371
[40] Jones JH, Treiber L (2010) Kiedy 5 praw idzie źle. J Opieka pielęgniarska Qual 25:240-247
[41] Mistrz szkoły L (2007): Niewłaściwa identyfikacja pacjenta w onkologii. Clinical Journal of Oncology Nursing 2007, 12 (3), 495-498. Dostępne w: Dostęp do https://cjon.ons.org/cjon/12/3/patient-misidentification-oncology-care: 02-23-2023
[42] Mistrz szkoły L (2002): Wyszukiwanie informacji dotyczących prezentacji i publikacji. Pielęgniarka kliniczna, 2002, 16 (2); 79-84
[43] Goldspiel B, Hoffman JM, Griffith NL, i in. Wytyczne ASHP dotyczące zapobiegania błędom w przyjmowaniu leków w chemioterapii i bioterapii. Am J HealthSyst Pharm. 2015; 72:e6-35
Spersonalizowane konto sprawia, że korzystanie z Internetu jest łatwiejsze, wygodniejsze i bezpieczniejsze.