Transmisja wirusa HBV występuje w 0,42 przypadków na 100 zakłuć igłą.18
You have successfully logged out.
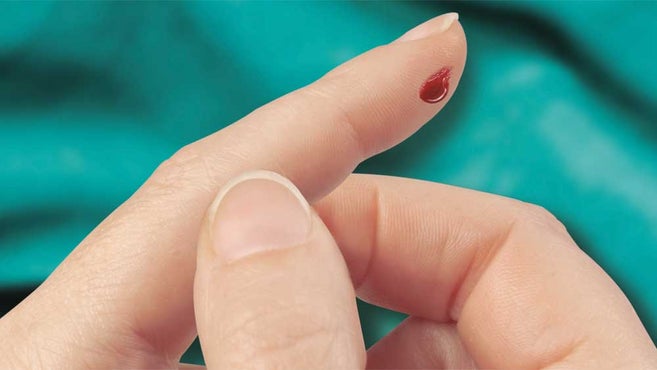
Zranienia ostrymi narzędziami
Zranienia ostrymi narzędziami to penetracyjne urazy skóry spowodowane ostrymi narzędziami oraz wypadkami w środowisku medycznym. Narzędzia te obejmują igły, lancety, skalpele oraz rozbite szkło. 1,2
Urazy spowodowane zakłuciem igłą (NSI) definiowane są jako przypadkowe, skórne uszkodzenia powstałe w wyniku kontaktu z igłami kaniulowymi, takimi jak igły iniekcyjne, igły do pobierania krwi, prowadnice kaniul dożylnych czy igły używane do łączenia elementów zestawów infuzyjnych.2,3
Zgodnie z obowiązującymi przepisami prawa, oświadczam, że jestem osobą wykonującą zawód medyczny lub prowadzącym obrót wyrobami medycznymi. Mam świadomość, że treści zamieszczane na niniejszej stronie mogą zawierać między innymi wiadomości na temat wyrobów niebezpiecznych dla zdrowia i bezpieczeństwa pacjentów.
Potwierdź Jestem profesjonalistą z branży medycznej. Anuluj Nie jestem profesjonalistą z branży medycznej.Do
0%
pracowników ochrony zdrowia doświadczyło co najmniej jednego zakłucia igłą (NSI) w trakcie swojej kariery zawodowej.4
Do
0%
pracowników ochrony zdrowia doświadczyło przynajmniej jednego zakłucia igłą w ciągu ostatnich 12 miesięcy.6
Do
0%
przypadków zakłuć igłami nie jest zgłaszanych.7
Psychospołeczne warunki pracy oraz poziom odczuwanego stresu są powiązane ze zwiększonym ryzykiem zakłuć igłą.6

Nadmierne obciążenie pracą wiąże się z
0
-krotnym wzrostem ryzyka zakłuć igłą (NSI).9
Centra Kontroli i Zapobiegania Chorobom (CDC) wskazują następujące najczęstsze przyczyny zakłuć igłą:1,10
Urazy przezskórne stanowią istotne zagrożenie dla pracowników ochrony zdrowia, szczególnie w sytuacjach, gdy brakuje odpowiednich środków bezpieczeństwa. Urazy te, często spowodowane przez igły, instrumenty chirurgiczne lub szkło, odpowiadają za niemal 80% zranień ostrymi narzędziami, z czego 56% dotyczy igieł kaniulowych.1,10 Igły wysokiego ryzyka, takie jak igły do strzykawek, prowadnice kaniul dożylnych oraz igły motylkowe, odpowiadają za 65% zranień związanych z igłami kaniulowymi, często wiążąc się z narażeniem na kontakt z krwią. Szczególnie narażeni są lekarze, personel laboratoryjny, personel sprzątający oraz pracownicy pralni.1,11
Wskaźniki występowania zakłuć igłą są trudne do oszacowania ze względu na niewystarczający nadzór epidemiologiczny oraz zaniżanie liczby zgłoszeń.11,12
Badania wskazują, że jedynie 28,7% pracowników ochrony zdrowia zgłasza zakłucia igłą, a poziom niezgłaszania w Stanach Zjednoczonych może sięgać nawet 90%.3,16
Przyczyny obejmują ograniczenia czasowe, postrzeganie zdarzenia jako nieistotnego, brak wiedzy oraz obawy dotyczące poufności.17

Transmisja wirusa HBV występuje w 0,42 przypadków na 100 zakłuć igłą.18
Transmisja wirusa HCV występuje w 0,05–1,3 przypadków na 100 zakłuć igłą.18
Transmisja HIV występuje w 0,04-0,32 przypadków na 100 zakłuć igłą.18
Głównym zagrożeniem związanym z zakłuciami igłą jest ekspozycja na zakaźne płyny ustrojowe (BBF).2,20 Możliwa jest transmisja ponad 20 patogenów.1,10 Czynniki ryzyka obejmują stężenie patogenu, głębokość rany, objętość krwi i fazę zakażenia. Szczepienia ochronne i profilaktyka poekspozycyjna (PEP) mają kluczowe znaczenie, ponieważ zakażenia u pracowników ochrony zdrowia mogą prowadzić do poważnych chorób, a nawet śmierci. 2,17
Koszty bezpośrednie obejmują diagnostykę kontrolną oraz leczenie medyczne, które mają wpływ na funkcjonowanie placówek ochrony zdrowia.
Koszty pośrednie dotyczą utrzymania personelu, odszkodowań, składek ubezpieczeniowych oraz potencjalnych postępowań sądowych. Stres emocjonalny spowodowany NSI, nawet bez transmisji choroby, może wymagać wsparcia psychologicznego i prowadzić do obniżenia efektywności pracy.12
Zakłucia igłą i urazy ostrymi przedmiotami kosztują łącznie
0$
na przypadek.21
| Krótkoterminowe | Długoterminowe |
| - Pobranie krwi | - Konsultacje dla personelu |
| - Pilne badania laboratoryjne | - Kontrolne badania krwi |
| - Szczepienia | - Leczenie długoterminowe |
| - Wizyty lekarskie | |
| - Profilaktyka poekspozycyjna |
| Krótkoterminowe | Długoterminowe |
| - Strata czasu z powodu niepokoju i stresu | - Utrata dnia pracy przez pracownika ochrony zdrowia |
| - Obciążenie administracyjne | - Wyższe składki ubezpieczeniowe |
| - Związane z tym postępowania sądowe | |
| - Roszczenia odszkodowawcze |
Najczęstszą przyczyną zakłuć igłą są iniekcje podskórne.22
Poniżej przedstawiono szacunkowe dodatkowe koszty, które mogą wystąpić w wyniku powikłań spowodowanych zranieniami ostrymi narzędziami.
| Konsekwencje | Poziom kosztów* | Działania* | Koszt na przypadek* | |
| NSI prowadzące do transmisji choroby przenoszonej przez krew | Poziom 1 |
| 10,000 £ - 620,000 £ | |
| NSI, w których pacjent‑źródło jest znany jako HIV lub HCV albo obarczony wysokim ryzykiem, lecz bez serokonwersji | Poziom 2 |
| 3,000 £ - 5,000 £ | |
| Zranienia wtórne, w których status pacjenta‑źródła jest nieznany | Poziom 3 |
| 1,000 £ - 2,000 £ | |
| Niskie ryzyko zakażenia, ale zgłoszone do BHP/medycyny pracy | Poziom 4 |
| 50 £ - 100 £ | |
| Niezgłoszone NSI | Poziom 5 | Czas na samodzielne działanie:
| do 10 £
|
*Poziom kosztów: Powikłania te mogą wymagać zastosowania dodatkowego leczenia, uzupełniającego pierwotną terapię pacjenta.
*Działania: Takie leczenie dodatkowe może wydłużyć czas pobytu pacjenta w placówce medycznej.
*Koszt na przypadek: Połączenie dodatkowej terapii oraz wydłużonego czasu hospitalizacji może generować dla świadczeniodawcy opieki zdrowotnej kolejne koszty.
0%
urazów spowodowanych ostrymi narzędziami można potencjalnie zapobiec.23

 Rysunek 9: Użycie pojemnika do utylizacji ostrych narzędzi.
Rysunek 9: Użycie pojemnika do utylizacji ostrych narzędzi.
W szpitalu należy wdrożyć ogólny program szkoleń i edukacji w zakresie ogólnych środków ostrożności i prawidłowego użytkowania ostrych narzędzi. Program ten musi obejmować nie tylko bezpieczne stosowanie igieł kaniulowych, ale także ich właściwą utylizację, wdrażanie bezpiecznych praktyk pracy oraz obowiązek zgłaszania incydentów NSI.13,20,24,25
Przykładem skutecznego ograniczenia liczby urazów jest wdrożenie pojemników na ostre narzędzia umieszczanych w miejscu użycia, co zmniejszyło liczbę zranień związanych z ponownym zakładaniem osłonek na igły z 23% wszystkich incydentów do zaledwie 5% (patrz rysunek 9).15
 Rysunek 10: Używanie urządzenia zabezpieczającego. Ochrona dzięki prawidłowej obsłudze bezpiecznej igły do iniekcji.
Rysunek 10: Używanie urządzenia zabezpieczającego. Ochrona dzięki prawidłowej obsłudze bezpiecznej igły do iniekcji.
Doświadczenia pokazują, że samo ciągłe wzmacnianie działań edukacyjnych może być niewystarczające, aby utrzymać redukcję liczby zranień ostrymi narzędziami (NSI).28
Dlatego zapobieganie NSI musi być wspierane poprzez stosowanie urządzeń zabezpieczających igły. Wprowadzenie urządzeń bezpieczeństwa zamiast tradycyjnych, niezabezpieczonych narzędzi może znacząco zmniejszyć ryzyko wystąpienia NSI.20
Skuteczność urządzeń bezpieczeństwa różni się w zależności od ich typu oraz od specyfiki poszczególnych oddziałów opieki zdrowotnej. Generalnie wykazano, że urządzenia te mogą zmniejszyć liczbę NSI o 22% do nawet 100%. W konsekwencji, w niektórych obszarach ryzyko przeniesienia patogenów w wyniku zranień przezskórnych może zostać niemal całkowicie wyeliminowane (patrz rys. 10).12
 Rysunek 11*
Rysunek 11*
Na podstawie kryteriów opartych na dowodach naukowych, dane kliniczne są niekompletne. W przeglądzie systematycznym bazy Cochrane stwierdzono bardzo niską jakość dowodów na to, że urządzenia zabezpieczające igły zmniejszają liczbę zranień ostrymi narzędziami (NSI) w porównaniu z tradycyjnymi, niezabezpieczonymi urządzeniami.13 Drugi przegląd systematyczny wykazał, że stosowanie bezpieczniejszych narzędzi do iniekcji i pobierania krwi może zwiększać bezpieczeństwo i obniżać częstość NSI wśród pracowników ochrony zdrowia. Niemniej jednak, ich stosowanie nie jest uznawane za rozwiązanie całkowicie eliminujące urazy związane z ostrymi narzędziami. Ponadto zaleca się, aby bezpieczniejsze narzędzia były wprowadzane równolegle z odpowiednimi programami szkoleniowymi.28
*Rysunek 11: Przykład działania urządzenia zabezpieczającego - zaprojektowanego w celu ograniczania zakłuć igłą. Pasywna, w pełni automatyczna ochrona pomaga eliminować zakłucia igłą oraz związane z nimi zakażenia. Aktywuje się ona automatycznie, nie może zostać pominięta i nie wymaga aktywacji przez użytkownika.29,30
Stosowanie urządzeń bezpieczeństwa, które mogą zmniejszyć ryzyko NSI o
0%
jest skutecznym środkiem zapobiegawczym.25
Po wprowadzeniu pasywnego urządzenia bezpieczeństwa / Introcan Safety® w 2004 roku, liczba NSI spowodowanych kaniulami dożylnymi spadła o
0%
w porównaniu z rokiem 1999.31
Połączenie szkoleń oraz stosowania urządzeń bezpieczeństwa może aż o
0%
zredukować ryzyko NSI.25
Spersonalizowane konto sprawia, że korzystanie z Internetu jest łatwiejsze, wygodniejsze i bezpieczniejsze.