Żadne treści nie pasują do wyszukiwanego hasła.
Wszystko
You have successfully logged out.
Hemodializa
Proces hemodializy oczyszcza krew za pomocą specjalnego filtra zwanego dializatorem. Aby przeprowadzić tę terapię, konieczne jest przetoczenie stosunkowo dużej ilości krwi w dość krótkim czasie.
Hemodializa jest najpowszechniejszą metodą leczenia nerkozastępczego w przypadku schyłkowej niewydolności nerek (ESRD). Najczęściej przeprowadza się ją w ośrodku dializacyjnym pod nadzorem doświadczonego i odpowiednio przeszkolonego personelu medycznego. Podczas zabiegu krew jest oczyszczana w dializatorze. Wspomniany proces zazwyczaj nie powinien powodować bólu, a wielu pacjentów odczuwa poprawę stanu zdrowia, szczególnie na początku leczenia. Jeśli jednak podczas zabiegu poczujesz się źle lub niekomfortowo, poinformuj o tym personel, który udzieli Ci pomocy. W zależności od historii choroby, hemodializę zwykle przeprowadza się trzy razy w tygodniu, a pojedyncza sesja trwa średnio 4-5 godzin.
Więcej informacji na temat dializy domowej
W przypadku hemodializy odpowiedni dostęp naczyniowy ma kluczowe znaczenie dla przeprowadzenia zabiegu. Wymaga on użycia naczyń krwionośnych, które często nie są łatwo dostępne lub mają zbyt niskie ciśnienie. Dlatego u wielu pacjentów wykonywane jest połączenie naczyniowe, znane również jako przetoka tętniczo-żylna (AV) lub przetoka dializacyjna. Jest to najczęściej stosowana metoda dostępu naczyniowego.
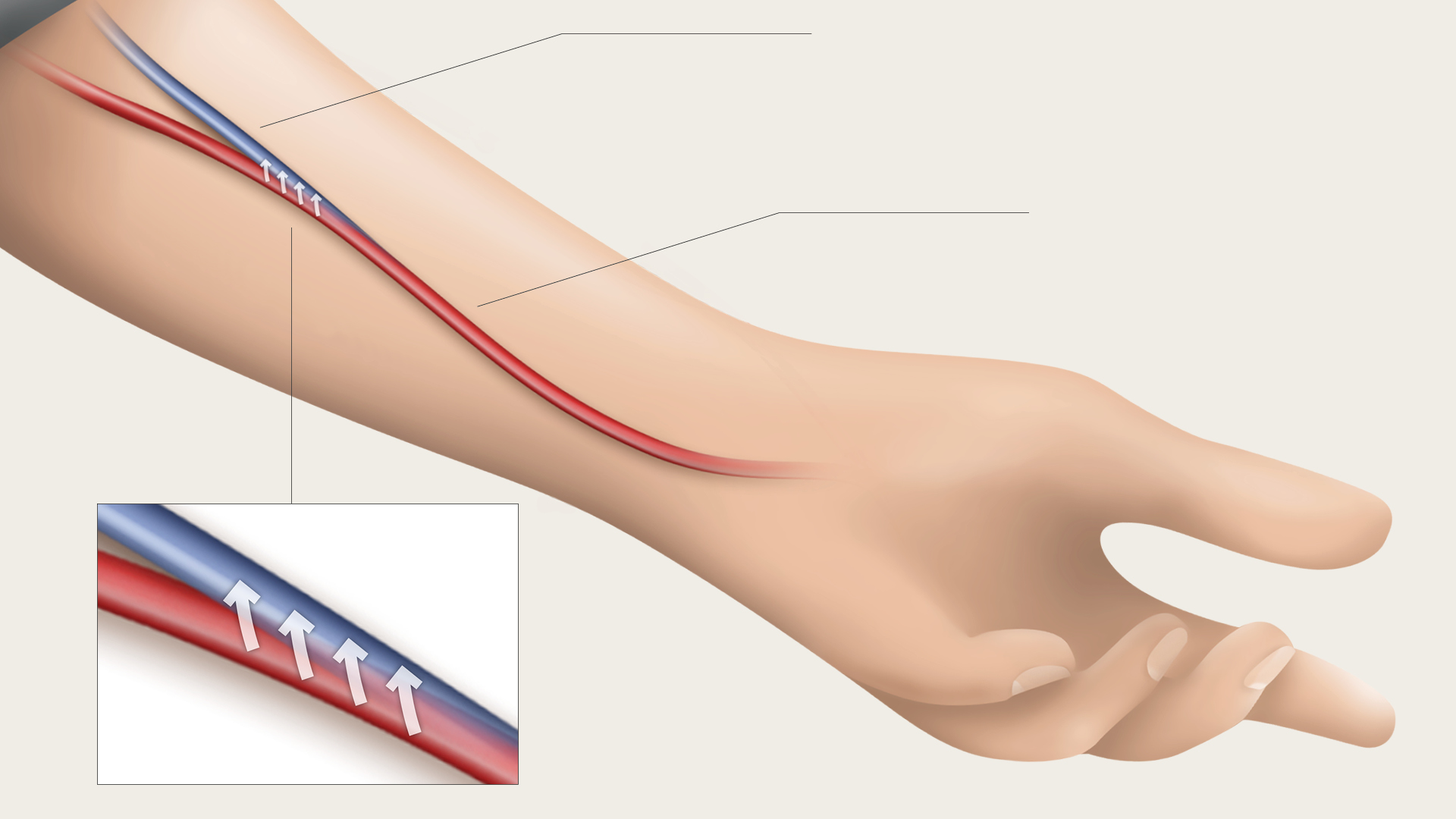
Tworzenie przetoki wiąże się z wykonaniem niewielkiego zabiegu w okolicy nadgarstka lub ramienia, w celu połączenia żyły i tętnicy. Zazwyczaj trwa on około godziny. Zwykle operacja przeprowadzana jest w znieczuleniu miejscowym, a pacjent spędza część dnia w szpitalu. Połączenie żyły z tętnicą powoduje pulsacyjny, szybszy i bardziej burzliwy przepływ krwi przez żyłę. Dzięki temu ściana żyły staje się grubsza, a żyła większa. Z czasem staje się widoczna pod skórą i przypomina nieco dużą żylakowatą żyłę. Po dotknięciu można poczuć „bzyczenie”. To odczucie jest bardzo ważne, ponieważ oznacza, że przetoka działa prawidłowo.
Przetoka goi się w ciągu kilku dni, ale potrzebuje kilku tygodni zanim będzie gotowa do pełnego wykorzystania jako punkt dostępu naczyniowego. Należy zwracać uwagę na oznaki zakażenia: zaczerwienienie, obrzęk, ból, wysokie tętno i gorączkę. W przypadku zauważenia któregokolwiek z tych objawów natychmiast skontaktuj się z ośrodkiem nefrologicznym.
Oprócz przetoki AV istnieją dwa inne główne typy dostępu naczyniowego do hemodializy: przeszczep dostępu naczyniowego oraz centralny cewnik żylny.
Przeszczep naczyniowy to mały plastikowy fragment umieszczany między tętnicą a żyłą w ramieniu lub udzie. Jeśli żyły pacjenta są zbyt małe lub słabe, aby utworzyć przetokę AV, można użyć przeszczepu syntetycznego (wykonanego z materiału syntetycznego) lub naturalnej żyły, np. z łydki, aby utworzyć połączenie między tętnicą a żyłą. Przeszczep umieszczany jest pod skórą jak naturalna żyła. W porównaniu z przetokami tętniczo-żylnymi (AVF) przeszczepy (AVG) mają tendencję do częstszych problemów z zakrzepami lub zakażeniem i muszą być wymieniane wcześniej, jednak dobrze pielęgnowany przeszczep może służyć przez wiele lat. Zarówno przeszczep, jak i przetoka tętniczo-żylna znajdują się pod powierzchnią skóry.
Cewnik może być stosowany, gdy z jakiegoś powodu przetoka nie jest możliwa do wykonania lub jeśli przetoka AV nie jest gotowa do rozpoczęcia dializy. Centralny cewnik żylny to plastikowa rurka umieszczona przez lekarza w centralnej żyle szyi lub klatki piersiowej. Cewniki tymczasowe są mocowane na miejscu za pomocą szwów. Stałe cewniki, przeznaczone do długotrwałego użytkowania, mogą być przytrzymywane pod skórą przez specjalny mankiet i kilka szwów. Około 6 cali rurki wystaje ponad powierzchnię skóry, a opatrunek umieszczany jest na miejscu, w którym wchodzi ona w skórę. Opatrunek powinien być utrzymywany w czystości i suchości, a podczas kąpieli i mycia włosów należy zachować szczególną ostrożność. Rurkę można łatwo zakryć ubraniem.
Cewniki mogą się zatykać, zakażać lub powodować zwężanie żył, w których są umieszczone. Przy odpowiedniej pielęgnacji cewnik może być pomocnym „mostem”, gdy przetoka lub przeszczep się goją, lub może umożliwić dializę, gdy inne formy dostępu naczyniowego nie są dostępne.
Ponieważ cewniki są podatne na infekcje, zaleca się przestrzeganie następujących zasad:
Zasadniczo pacjenci zmagający się z końcowym stadium niewydolności nerek cierpią z powodu toksycznych skutków ubocznych odpadów powstających w wyniku własnego metabolizmu. Zdrowe nerki pełnią funckcję oczyszczającą dla organizmu, a funkcja ta zostaje utracona, gdy uszkodzone nerki nie są już w stanie odpowiednio oczyścić krwi. Podczas hemodializy krew jest usuwana z organizmu, detoksykowana, a następnie zwracana. Dlatego dializa często jest nazywana „terapią pozaustrojową”, ponieważ funkcja oczyszczania nerek została przeniesiona do urządzenia znajdującego się poza ciałem. Dzisiejsze możliwości medyczne zapewniają wiele sposobów na pozaustrojową detoksykację. Lekarz prowadzący poinformuje Cię, która metoda i ustawienia leczenia są dla Ciebie najbardziej odpowiednie.
Jak widzieliśmy, dializator składa się z dwóch głównych części: jedna dotyczy krwi, a druga dializatu. Obie części są od siebie oddzielone membraną dializatora. Krew i dializat nigdy się nie mieszają i zawsze pozostają oddzielone. Komórki krwi, białka i inne ważne składniki pozostają we krwi, ponieważ są zbyt duże, aby przedostać się przez membranę. Mniejsze odpady, takie jak mocznik, sód i potas oraz nadmiar płynu, przechodzą przez membranę i są usuwane. Zmiany w płynie dializacyjnym mogą być dokonywane w zależności od konkretnych potrzeb i są określane na podstawie recepty na dializę.
Głównie usuwane są produkty odpadowe metabolizmu organizmu. Ponieważ dieta każdej osoby jest inna, ilość produktów końcowych metabolizmu, które należy usunąć, może być różna. Zdrowe nerki regulują również skład specjalnych składników, takich jak elektrolity, woda, minerały, pierwiastki śladowe itp. Z tego względu oprócz usuwania toksyn urządzenie do dializy musi przejąć również te zadania regulacyjne. Jest to istotne na przykład u pacjentów z zaburzeniami równowagi kwasowo-zasadowej, co jest bardzo powszechne u pacjentów dializowanych.
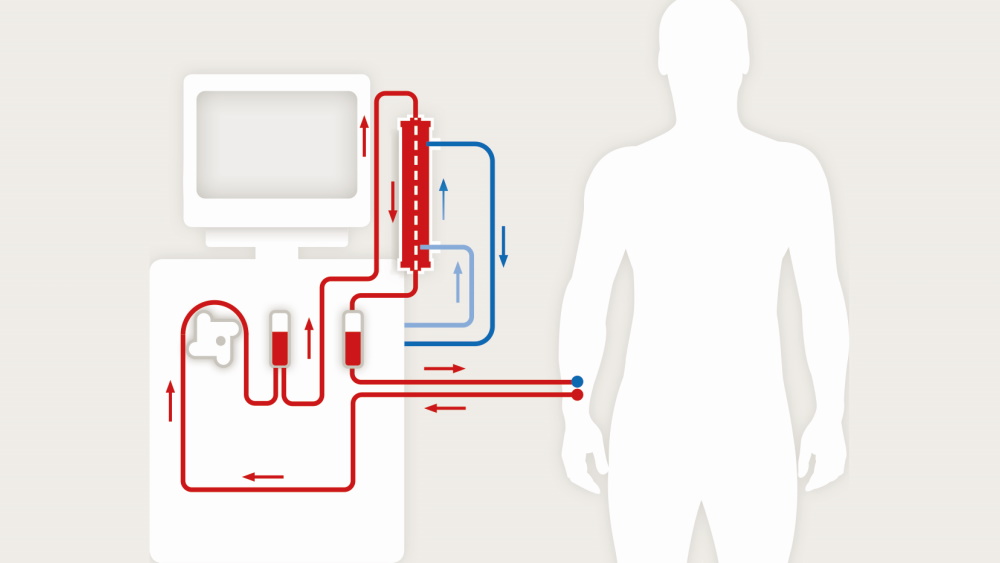
Skuteczność dializy zależy od możliwości pobrania od Ciebie krwi i przepuszczenia jej przez dializator. Jest to możliwe dzięki dostępowi naczyniowemu, który obecnie posiadasz. Przewody krwi podłączone są do dostępu naczyniowego, a pompa urządzenia do dializy pompuje krew z Twojego ciała przez dializator i z powrotem do Ciebie. Zauważysz, że krew przepływa w obwodzie ciągłym: od Ciebie do dializatora, a następnie z powrotem do Ciebie. Oznacza to, że w danej chwili tylko niewielka ilość krwi znajduje się poza Tobą.
Urządzenie do hemodializy ma wiele różnych funkcji, które zaprojektowano tak, aby zabieg był jak najbardziej wydajny i bezpieczny. Jest jak duży komputer i pompa. Oprócz pompowania krwi od użytkownika do dializatora, urządzenie śledzi także:
Odpowiada również za mieszanie koncentratu dializatu z czystą wodą, pomagając w usuwaniu toksyn przez membranę dializatora.
Gry już zostaniesz "podłączony" i rozpocznie się proces dializy możesz robić to, co chcesz - pod warunkiem, że pamiętasz, że jesteś ograniczony do fotela do dializy. Podczas leczenia można wykonać wiele czynności:
Pielęgniarka będzie sprawdzać ciśnienie krwi i tętno co najmniej raz na godzinę, a także zapisze ustawienia urządzenia, aby upewnić się, że leczenie przebiega prawidłowo. Będzie również czas na zadawanie pytań dotyczących dializy.
Jedną z funkcji urządzenia do dializy jest monitorowanie leczenia w celu zapewnienia bezpieczeństwa podczas całego procesu. W trakcie dializy mierzy ciśnienie w naczyniach krwionośnychi dializatorze. Urządzenie mierzy również przepływ krwi, temperaturę i prawidłowe wymieszanie dializatu. Na początku leczenia pielęgniarka ustawi limity dla wszystkich tych parametrów. Jeśli maszyna zmierzy jakiekolwiek wartości poza limitami, system zaalarmuje personel pielęgniarski. W przypadku niektórych alarmów urządzenie do dializy zatrzyma również pompę krwi lub przepływ dializatu, aby zapewnić bezpieczeństwo do czasu rozwiązania problemu. Gdy nadejdzie czas powrotu do domu, maszyna również uruchomi alarm.
Skurcze, zazwyczaj występujące w nogach, mogą być nieprzyjemne. Istnieje wiele powodów występowania skurczy, które mogą być różne u każdego pacjenta. Najczęstszą przyczyną jest usuwanie dużych objętości płynu podczas dializy. Poinformuj personel, jak tylko poczujesz skurcz, aby mógł Ci pomóc i zapobiec jego pogorszeniu.
Infekcje także są ryzykiem mogącym wystąpić podczas dializy ze względu na charakter leczenia. Personel przeprowadzający dializę jest przeszkolony w zakresie metod zmniejszania ryzyka zakażenia, ale Ty również masz swoją rolę do odegrania. Podczas wchodzenia i wychodzenia z sali dializacyjnej należy umyć ręce. Przed rozpoczęciem dializy poinformuj personel pielęgniarski, jeśli uważasz, że występuje u Ciebie jakakolwiek postać infekcji.
W ośrodku opieki nefrologicznej:
W domu:
Po zakończeniu dializy oczyszczona krew zostanie całkowicie zwrócona do organizmu, a Ty zostaniesz odłączony od urządzenia. Jeśli używasz centralnego cewnika żylnego, zostanie on zamknięty do czasu następnego leczenia. Jednak w przypadku użycia przetoki lub przeszczepu, igły zostaną usunięte dopiero w momencie, gdy pielęgniarka będzie mieć pewność, że krwawienie ustało. Wtedy będzie można opuścić centrum dializy. Ciśnienie krwi zostanie sprawdzone, aby upewnić się, że możesz bezpiecznie wstać z krzesła. Jest to ważne, ponieważ czasami możesz poczuć się słabo po zakończeniu leczenia. Twoja waga zostanie ponownie sprawdzona i zapisana. Ocena ta jest ważna, a pielęgniarka chce mieć pewność, że możesz bezpiecznie opuścić salę dializ i poczekać na transport do domu. Jeśli w jakimkolwiek momencie poczujesz się źle, poinformuj pielęgniarkę przed opuszczeniem centrum opieki nefrologicznej.
Czas trwania leczenia hemodializą zależy od kilku czynników i jest ustalany indywidualnie między Tobą a Twoim lekarzem. Oto, co wpływa na długość dializy:
Po utworzeniu nowej przetoki AV możesz zostać poproszony o wykonanie pewnych ćwiczeń, które pozwolą się jej rozwinąć i dojrzeć. Ten „proces dojrzewania” trwa zwykle około 6-8 tygodni. Najlepiej nadają się do tego małe piłeczki rehabilitacyjne typu softball, opracowane specjalnie do ćwiczenia przetoki. Należy ściskać je w dłoni w sposób przypominający pompowanie. Każdego dnia uczysz się zwracać uwagę na uczucie drżenia związane z przetoką AV. Jest ono oznaką przepływu krwi przez przetokę. Można pje wyczuć dłonią. Niektórzy pacjenci używają również stetoskopu do słuchania charakterystycznego szmeru. Kluczowym elementem dbania o przetokę jest właściwa opieka nad raną oraz regularna zmiana opatrunków. Ramię z przetoką można umyć zwykle po upływie 12-24 godzin. W ramach ogólnej higieny osobistej można również nakładać na nią krem w postaci łatwo wchłanialnej maści. W zapobieganiu możliwym powikłaniom (takim jak zakażenia przetoki AV) bardzo ważne jest utrzymanie nienaruszonej, dobrze chronionej skóry.
Ponieważ nakłucie przetoki AV jest zabiegiem inwazyjnym, przestrzegane są wszystkie standardowe zasady higieny przedzabiegowej. Personel dializacyjny (lekarze lub pielęgniarki) jest w pełni przeszkolony w tym zakresie i przywiązuje do tych zasad dużą wagę. Pacjenci dializowani powinni również dbać o higienę, ponieważ ze względu na swój stan i zmniejszoną odporność, mogą być szczególnie podatni na infekcje. Najpierw ramię z przetoką AV jest myte, a następnie dezynfekowane. Personel będzie używał rękawiczek i dokończy proces, stosując rygorystyczne praktyki kontroli zakażeń oraz ustandaryzowane zasady higieny, przestrzegane przez personel dializacyjny.
Po rozwinięciu przetoka może funkcjonować przez bardzo długi czas. Niektórzy pacjenci mają przetokę, która nadal pracuje nawet po 30 latach. Jednak u pacjentów w podeszłym wieku, u których tworzona jest przetoka, a także u osób cierpiących na inne schorzenia, takie jak cukrzyca, jej trwałość może być krótsza. Jednakże przetoka lub wszczep są powszechnie uważane za najlepsze możliwe rozwiązanie[1] do uzyskania dostępu naczyniowego do hemodializy, ponieważ:
Podczas dializy do przetoki wprowadzane są zwykle dwie igły. Jedna z nich usuwa krew i przekazuje ją do urządzenia, gdzie zostaje oczyszczona. Druga igła zwróci przefiltrowaną krew do organizmu. Igły połączone są plastikowymi przewodami ze specjalnym filtrem zwanym dializatorem. Pompa tłoczy krew przez dializator. Krew przepływa po jednej stronie filtra, a roztwór wytworzony przez urządzenie do dializy przechodzi po drugiej stronie. Krew nie miesza się z roztworem. Zamiast tego w procesie zwanym dializą roztwór "pobiera" z krwi nadmiar płynów i odpady metaboliczne. „Czysta” krew powraca przez plastikową rurkę i jest wprowadzana z powrotem do organizmu pacjenta przez drugą igłę.
Należy utrzymywać ramię z prztoką w czystości i myć je codziennie. Pielęgniarka udzieli Ci porad dotyczących najlepszego rodzaju środków do pielęgnacji i oczyszczania skóry. Obserwuj oznaki zakażenia. Mogą nimi być tkliwość, opuchlizna lub zaczerwienienie w obrębie przetoki. Może też wystąpić gorączka. W przypadku podejrzenia, że przetoka przestała działać lub wystąpiło zakażenie, należy natychmiast skontaktować się z centrum dializy w celu uzyskania porady. Należy unikać noszenia ciasnej odzieży oraz zegarka na ręce z przetoką, a także unikać mierzenia ciśnienia krwi na ramieniu z przetoką. Unikaj pobierania krwi z ramienia z przetoką (z wyjątkiem terapii leczenia hemodializą lub za zgodą ośrodka nefrologicznego). Nie śpij na ramieniu z przetoką i unikaj noszenia ciężkich toreb.
Przed każdym zabiegiem dializy należy zawsze umyć ramię z dostępem naczyniowym. Nie dotykaj skóry wokół miejsca dostępu po oczyszczeniu jej przez pielęgniarkę w celu przygotowania do wprowadzenia igieł. Podczas dializy nie kaszl ani nie kichaj w kierunku miejsca wkłucia. Po usunięciu igieł należy delikatnie uciskać miesjce wkłucia, aby zatrzymać krwawienie - tylko tam, gdzie znajdowała się igła. Po powrocie do domu nie drap okolic wkłucia i nie zdrapuj strupów.
Jeśli sprawdzisz przetokę i uważasz, że nie słyszysz lub nie czujesz przepływku krwi, mogła ona zakrzepnąć lub przestać działać. Natychmiast skontaktuj się z środkiem dializacyjnym w celu uzyskania porady. Możliwe jest „uratowanie” przetoki. Nie czekaj „do jutra, bo wtedy masz dializę” - wtedy może być już za późno.
[1] Lok CE, Huber TS, Lee T, Shenoy S, Yevzlin AS, Abreo K, Allon M, Asif A, Astor BC, Glickman MH, Graham J, Moist LM, Rajan DK, Roberts C, Vachharajani TJ, Valentini RP; National Kidney Foundation. Wytyczne KDOQI dotyczące praktyki klinicznej dostępu naczyniowego: Aktualizacja 2019. Am J Nerki dis. Kwiecień 2020;75(4 Suppl 2):S1-S164. doi: 10,1053/j.ajkd.2019.12.001. Epub 2020 12 marca. Erratum in: Am J Nerki dis. Kwiecień 2021;77(4):551. PMID: 32778223.
Spersonalizowane konto sprawia, że korzystanie z Internetu jest łatwiejsze, wygodniejsze i bezpieczniejsze.